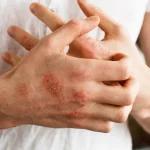
پسوریازیس یا بیماری پوستی صدف، یک بیماری خودایمنی مزمن است که با تولید بیش از حد سلولهای پوستی و تجمع آنها بر روی سطح پوست، منجر به بروز لکههای ضخیم و پوستهدار میشود. پسوریازیس در انواع مختلف و با درجات متفاوتی از شدت ظاهر میشود و درمان آن شامل ترکیبی از داروهای موضعی، روشهای نوردرمانی و در موارد شدیدتر، داروهای سیستمیک است. در این مقاله به بررسی علل، علائم و راههای مؤثر درمانی این بیماری پوستی خواهیم پرداخت.
بیماری پوستی صدف یا پسوریازیس چیست؟
پسوریازیس یا بیماری صدف، یک اختلال خودایمنی مزمن پوستی است که با افزایش سرعت تولید سلولهای پوست مشخص میشود. این سرعت غیرطبیعی در رشد سلولها، منجر به ایجاد لکههای قرمز و پوستهپوسته میشود. این پوستهها که معمولاً سفید مایل به نقرهای هستند، در واقع سلولهای پوست مردهای هستند که به سرعت جایگزین میشوند.
پسوریازیس معمولاً نواحی مانند آرنجها، زانوها، پوست سر و گاهی سایر بخشهای بدن را تحت تأثیر قرار میدهد. این بیماری مسری نیست، اما میتواند در خانوادههایی با زمینه ژنتیکی مشترک دیده شود. هرچند پسوریازیس درمان قطعی ندارد، ولی با روشهای درمانی مختلفی مانند داروهای موضعی، نوردرمانی و داروهای سیستمیک میتوان آن را کنترل و علائم آن را مدیریت کرد.
علائم و نشانههای پسوریازیس
علائم پسوریازیس بسیار متنوع است و از فردی به فردی دیگر متفاوت است. شایعترین علائم عبارتند از:
- لکههای قرمز و پوستهپوسته روی پوست
- خارش و سوزش
- درد مفاصل
- ضخیم شدن، فرورفتگی یا برآمدگی ناخنها
- احساس خستگی و کوفتگی
- تاولهای چرکی روی لکههای قرمز (در موارد نادر)
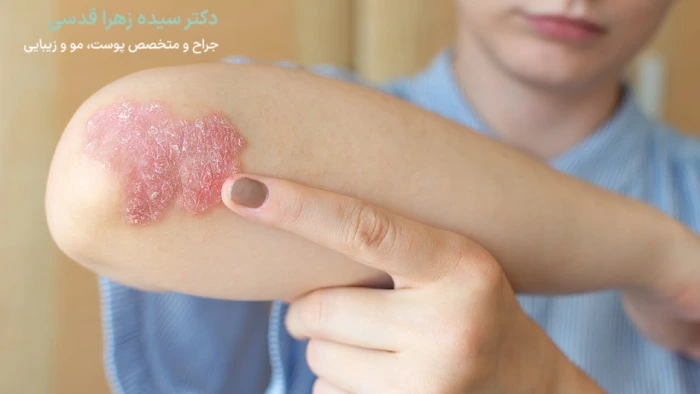
انواع پسوریازیس
پسوریازیس انواع مختلفی دارد که هر کدام ویژگیها و علائم خاص خود را دارد که بر اساس محل و شدت درگیری متفاوت است. در ادامه به بررسی انواع مختلف پسوریازیس میپردازیم:
پسوریازیس پلاکی: این نوع رایجترین شکل پسوریازیس است که باعث ایجاد لکههای قرمز و برجسته روی پوست میشود. این لکهها غالباً با پوستههای سفید مایل به نقرهای پوشانده میشوند و معمولاً در نواحی مانند آرنجها، زانوها و پوست سر ظاهر میگردند. ممکن است خارش و درد نیز در این نواحی وجود داشته باشد.
پسوریازیس ناخن: این نوع پسوریازیس بر روی ناخنها تأثیر میگذارد و باعث تغییر رنگ، ضخیم شدن و ایجاد حفره در ناخنها میشود. ناخنها ممکن است بهمرور زمان از بستر ناخن جدا شوند یا بهطور کلی خرد شوند.
پسوریازیس خالدار (گوتات): این نوع پسوریازیس، معمولاً در اثر عفونتهای باکتریایی مانند گلودرد ایجاد میشود. با لکههای کوچک و صورتیرنگ که روی تنه، بازوها و پاها ظاهر میشوند مشخص میگردد. این لکهها معمولاً برجستگی یا ضخامت کمتری نسبت به پسوریازیس پلاکی دارند.
پسوریازیس معکوس: این نوع پسوریازیس باعث ایجاد لکههای صاف و قرمز رنگ میشود و بیشتر در نواحی چیندار بدن مانند کشاله ران، زیر بغل، زیر سینهها و اطراف دستگاه تناسلی مشاهده میشود. تعریق و اصطکاک میتواند علائم را بدتر کند.
پسوریازیس پوسچولار: در این نوع نادر از پسوریازیس، تاولهای چرکی سفید بر روی پوست قرمز و ملتهب ظاهر میشوند. این نوع بیشتر در نواحی دست و پا دیده میشود و ممکن است باعث التهاب و درد شدید شود.
پسوریازیس اریترودرمیک: این نوع نادر اما شدید پسوریازیس باعث ایجاد بثورات قرمز رنگ گسترده در کل بدن میشود. پوست ممکن است بهشدت خارش یا دچار سوزش شود و در موارد شدید ممکن است بیمار تب کند یا دچار ضعف عمومی شود.
آرتروز پسوریاتیک: این نوع از پسوریازیس نهتنها پوست بلکه مفاصل را نیز درگیر میکند. مفاصل ممکن است دردناک و متورم شوند و در برخی موارد منجر به خشکی و محدودیت حرکت گردد. این نوع معمولاً با پسوریازیس پوستی همراه است، اما ممکن است اولین یا تنها علامت در برخی افراد باشد.
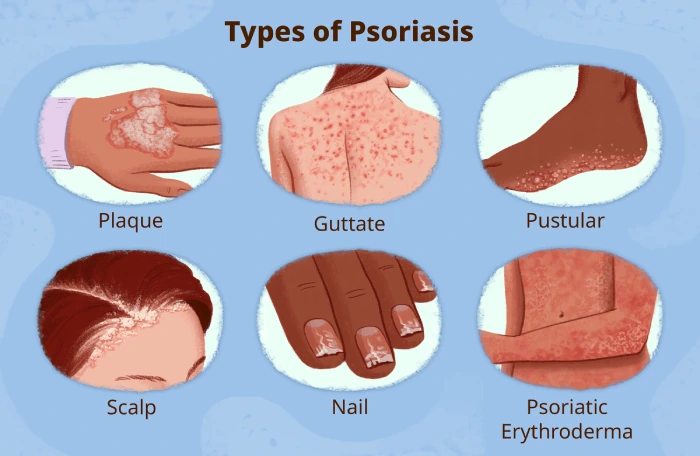
علت ابتلا به پسوریازیس چیست؟
پسوریازیس یک بیماری پوستی مزمن و التهابی است که بهطور کامل علت آن مشخص نشده است. این بیماری به عنوان یک اختلال در سیستم ایمنی بدن شناخته میشود، جایی که سلولهای ایمنی که معمولاً برای مقابله با عفونتها طراحی شدهاند، به اشتباه به سلولهای سالم پوست حمله میکنند. در این فرآیند، تولید سلولهای جدید پوست به طرز غیرطبیعی تسریع میشود و منجر به بروز پلاکها و ضایعات پوستی میشود.
محققان بر این باورند که هم عوامل ژنتیکی و هم محیطی در بروز این بیماری نقش دارند. همچنین باید یادآور شد که پسوریازیس مسری نیست و نمیتواند از فردی به فرد دیگر منتقل شود.
اگرچه هر فردی ممکن است به پسوریازیس مبتلا شود، اما برخی عوامل خطر ابتلا به این بیماری را افزایش میدهند:
- سابقه خانوادگی: ژنتیک نقش بزرگی در پسوریازیس ایفا میکند. داشتن یک والد مبتلا به پسوریازیس خطر ابتلا به این بیماری را افزایش میدهد، و اگر هر دو والدین مبتلا باشند، خطر بیشتر هم میشود.
- عفونتهای ویروسی و باکتریایی: برخی از عفونتها، مانند عفونتهای استرپتوکوکی (گلودرد چرکی) یا عفونتهای ویروسی (نظیر HIV)، ممکن است موجب تشدید یا بروز پسوریازیس شوند. کودکان و نوجوانان نیز با عفونتهای مکرر، در معرض خطر بیشتری برای ابتلا به پسوریازیس قرار دارند.
- استرس و فشار روانی: استرس میتواند به عنوان یک محرک قوی برای پسوریازیس عمل کند، زیرا سیستم ایمنی بدن را تحت تأثیر قرار میدهد و احتمال بروز یا تشدید این بیماری را افزایش میدهد.
- چاقی: اضافهوزن یکی دیگر از عوامل خطرزا برای پسوریازیس است. نواحی از بدن که چینهای پوستی بیشتری دارند (مانند کشاله ران و زیر بغل) در افراد چاق بیشتر درگیر میشوند.
- سیگار کشیدن: مصرف دخانیات نیز میتواند به عنوان عاملی برای تشدید پسوریازیس و حتی افزایش خطر ابتلا به آن نقش داشته باشد. سیگار کشیدن ممکن است بر شدت و طول دوره بیماری تأثیر بگذارد.
عوامل تحریککننده پسوریازیس:
بسیاری از افراد ممکن است سالها بدون علامت باشند تا زمانی که عواملی محیطی باعث تحریک این بیماری شوند. برخی از این عوامل محرک عبارتاند از:
- عفونتها: عفونتهای استرپتوکوکی یا عفونتهای پوستی میتوانند به عنوان عامل محرک پسوریازیس عمل کنند.
- آب و هوا: سرما و خشکی هوا میتواند شدت علائم پسوریازیس را افزایش دهد.
- آسیب به پوست: بریدگیها، خراشیدگیها، گزش حشرات یا حتی آفتابسوختگی میتواند به عنوان عامل تحریککننده عمل کند.
راههای درمان پسوریازیس
افرادی که به طور مداوم دچار بثورات پوستی هستند و این مشکلات با استفاده از داروهای بدون نسخه (OTC) برطرف نمیشود، باید با بهترین پزشک پوست و مو در مورد احتمال وجود پسوریازیس مشورت کنند. تشخیص و درمان زودهنگام علائم این بیماری میتواند به بهبود نتایج بلندمدت کمک کند.
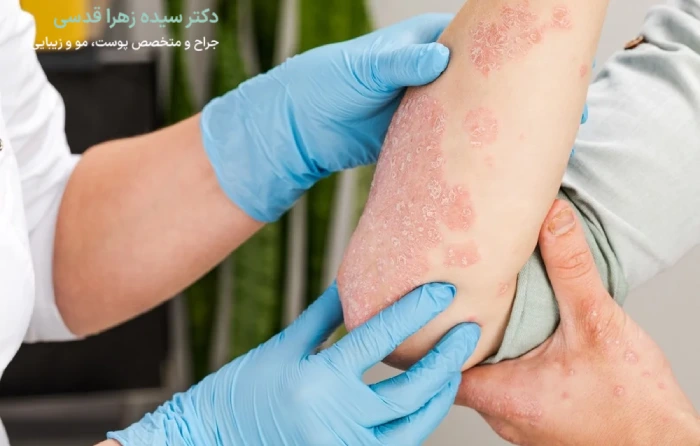
تنوع گستردهای از داروهای موضعی، خوراکی و تزریقی برای درمان پسوریازیس موجود است. برخی از داروهای بدون نسخه ممکن است به تسکین علائم خفیف کمک کنند که شامل موارد زیر هستند:
- قطران ذغال سنگ: این دارو میتواند به تسکین پسوریازیس پلاک و خارش کمک کند و در درمان ضایعات پوست سر، کف دست و کف پا مؤثر است. افراد میتوانند از این دارو به تنهایی یا در کنار سایر درمانها استفاده کنند.
- کرمهای هیدروکورتیزون: این کرمها برای کاهش التهاب و تسکین خارش مورد استفاده قرار میگیرند.
- اسید سالیسیلیک: این دارو به کاهش تورم و از بین بردن فلسها، بهویژه در افرادی که دچار پسوریازیس پوست سر هستند، کمک میکند.
- عوامل ضد خارش: شامل محصولاتی که حاوی کالامین، هیدروکورتیزون، کافور یا منتول هستند.
درمانهای موضعی معمولاً اولین گزینه درمانی برای علائم خفیف تا متوسط هستند و هدف آنها کاهش رشد سلولهای پوستی، کاهش التهاب و تسکین خارش است. این درمانها میتوانند به صورت بدون نسخه یا با نسخه پزشک در دسترس باشند و شامل موارد زیر هستند:
- کورتیکواستروئیدها: این داروها برای درمان پسوریازیس از مدتها پیش مورد استفاده قرار میگیرند و به صورت ژل، کف، کرم، اسپری و پماد عرضه میشوند. بنیاد ملی پسوریازیس راهنمایی درباره نقاط قوت این داروها ارائه کرده است.
- ویتامین D مصنوعی: معمولاً در ترکیب با کورتونها استفاده میشود و میتواند به صاف شدن پلاکها و کاهش رشد سلولهای پوستی کمک کند.
- رتینوئیدها: این ویتامین A مصنوعی است که به کاهش رشد سلولهای پوستی، کاهش قرمزی و تسکین خارش کمک میکند. تارازوتن، یک رتینوئید موضعی، معمولاً با کورتیکواستروئید یا نور درمانی UVB ترکیب میشود.
- کرم پیمکرولیموس و پماد تاکرولیموس: این داروها معمولاً برای کمک به علائم پسوریازیس معکوس و پلاک تجویز میشوند و اغلب با یک دوره استروئید ترکیب میشوند.
اگر علائم پسوریازیس با درمانهای موضعی بهبود نیابد یا نواحی بزرگتری از پوست درگیر شوند، ممکن است درمانهای سیستمیک توصیه شود:
- نوردرمانی (فتوتراپی): استفاده از لامپهای UVB با طول موجهای خاص که به کاهش التهاب و تولید سلولهای پوست کمک میکند.
- PUVA: درمانی ترکیبی که شامل استفاده از داروهای پسورالن و نور UV است.
- رتینوئیدها: داروهایی که مرتبط با ویتامین A هستند و میتوانند به کاهش علائم کمک کنند، اما ممکن است عوارض جانبی داشته باشند.
- درمانهای ایمنی: داروهای بیولوژیک و مهارکنندههای مولکول کوچک که سیستم ایمنی بدن را هدف قرار میدهند و از ایجاد واکنشهای خودایمنی جلوگیری میکنند.
درمانهای خانگی پسوریازیس
برای درمان خانگی پسوریازیس، استحمام روزانه با آب ولرم و استفاده از صابونهای ملایم میتواند به کاهش خشکی و تحریک پوست کمک کند. پس از استحمام، استفاده از مرطوبکنندههای حاوی گلیسیرین یا روغنهای طبیعی مانند روغن نارگیل یا زیتون به نرمی و تسکین پوست آسیبدیده کمک میکند. همچنین، کمپرس سرد و حمامهای حاوی نمک اپسوم یا جو دوسر برای کاهش خارش و التهاب مؤثر هستند.
علاوه بر این، یک رژیم غذایی غنی از میوهها، سبزیجات و ماهیهای چرب به بهبود علائم کمک میکند. استفاده از گیاهانی مانند آلوئهورا و چای سبز نیز میتواند التهاب پوست را کاهش دهد.
سوالات متداول بیماری پوستی پسوریازیس
پسوریازیس خطرناک نیست، اما ممکن است مشکلاتی را به وجود آورد. این بیماری میتواند بر اعتماد به نفس فرد تأثیر منفی بگذارد و عدم دریافت درمان مناسب از متخصصان پوست و مو میتواند عوارض بیشتری را به دنبال داشته باشد. بنابراین، مشاوره و حمایتهای لازم از اهمیت ویژهای برخوردار است.
پسوریازیس یک بیماری پوستی شایع است که هر کسی میتواند به آن مبتلا شود، بهخصوص در سنین ۱۵ تا ۳۵ سالگی یا با افزایش سن. این بیماری مسری نیست، به این معنا که از فردی به فرد دیگر منتقل نمیشود و نمیتوان آن را از طریق تماس مستقیم یا محیط آلوده دریافت کرد.
پسوریازیس بهعنوان یک بیماری پوستی، به خودیخود به معنای سرطان نیست و هیچ ارتباطی بین این دو وجود ندارد. اگرچه برخی سرطانهای پوست ممکن است با لکههای قرمز و پوستهپوسته ظاهر شوند، اما پسوریازیس به عنوان علامت سرطان شناخته نمیشود. با این حال، به دلیل تأثیر این بیماری بر سیستم ایمنی، افرادی که به فرم حاد پسوریازیس مبتلا هستند، ممکن است در معرض خطر ابتلا به سرطانهای غیرملانوم و سرطان ریه قرار بگیرند.
قارچ یک عفونت پوستی است که معمولاً با خارش، قرمزی و پوسته پوسته شدن همراه است و اغلب در نواحی گرم و مرطوب بدن دیده میشود. پسوریازیس یک بیماری خودایمنی است که با ایجاد لکههای قرمز و فلسدار روی پوست مشخص میشود و معمولاً در هر جایی از بدن میتواند ظاهر شود. قارچ پوستی مسری است و با درمانهای ضد قارچ قابل درمان است، در حالی که پسوریازیس مزمن است و درمان قطعی ندارد.